ЧАСТЬ I. ОБ АСТМЕ ПРОСТО И ПОНЯТНО
Бронхиальная астма – что же это такое?
Чтобы разобраться в том, что такое
астма, возьмем за основу определение, которое дает болезни «Глобальная
инициатива по бронхиальной астме» (GINA): «Бронхиальная астма –
хроническое воспалительное заболевание дыхательных путей, в котором
принимают участие многие клетки и клеточные элементы. Хроническое
воспаление обусловливает развитие бронхиальной гиперреактивности,
которая приводит к повторяющимся эпизодам свистящих хрипов, одышки,
чувства заложенности в груди и кашля, особенно по ночам и ранним утром.
Эти эпизоды обычно связаны с распространенной, но изменяющейся по своей
выраженности обструкцией дыхательных путей в легких, которая часто
бывает обратима либо спонтанно, либо под действием лечения».
Астма – слово древнегреческого происхождения, и в русском языке
толкуется оно как «тяжелое дыхание», «удушье», «одышка». Болезнь
известна очень давно и упоминалась не только «отцом медицины»
Гиппократом (460-370 гг. до н.э.), но даже литератором Гомером (IX-VIII
вв. до н.э.). Однако наиболее существенный вклад в изучение природы
этого недуга внесли в конце XVIII века немецкие ученые Г. Куршман и Э.
Лейден. Именно они установили, что в основе процессов прогрессирования
болезни, сопутствующих проблем, осложнений и в конечном итоге смерти
больного лежит особый воспалительный процесс.
Из определения и названия очевидно, что местом приложения своего
патологического действия астма выбрала легкие человека, а еще точнее –
их составную часть – бронхи. Для того чтобы понять, что происходит в
дыхательных путях при астме, нужно хотя бы схематично представлять себе
их строение и функцию.
Интересно, что и русское слово «легкие», и латинское, и греческое
название этого органа (лат.pulmo и др.-греч. Πνεύμων) имеет одно и то же
значение – «то, что плавает», «то, что не тонет в воде». Происхождение
его весьма тривиально: когда охотники разделывали тушу убитого животного
и складывали в емкость с водой его внутренние органы, легкие оставались
на поверхности воды. От этих латинского и греческого корней
образовались многие медицинские термины: например, пульмонология,
пневмония. Чтобы легкие, образно говоря, оставались на плаву – исправно
выполняли свою основную задачу, газообмен между атмосферой и кровью, и
ряд второстепенных, но не менее важных функций (легкие, к слову, служат
резервуаром крови в организме, обеспечивают амортизацию сердца при
ударах и т.д.), – им нужен здоровый «скелет». Его-то и образуют трахея и
бронхи.
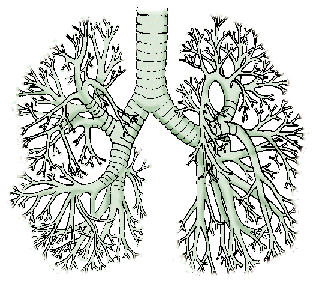
Рис. 1. Схематичное изображение бронхиального дерева
По структуре трахея, делящаяся на бронхи, напоминает дерево, перевернутое кроной вниз (рис. 1). Ветвясь, бронхи распадаются на главные, долевые, сегментарные, междольковые, дольковые, внутридольковые бронхи и терминальные (концевые) бронхиолы. Конечно, реальное строение бронхиального дерева невозможно отобразить на схематичном рисунке, поскольку на нем нельзя увидеть самые мелкие бронхи и их конечные разветвления – бронхиолы. Если хотя бы приблизительно подсчитать общее количество всех бронхиальных ветвей, получается огромная цифра – сотни тысяч крохотных трубочек, из которых только несколько десятков тысяч имеют диаметр 1 мм, а размеры остальных – значительно меньше. В конце концов бронхиолы заканчиваются альвеолярными мешочками – альвеолами, в которых и происходит насыщение крови кислородом. Через эту запутанную систему коридоров к альвеолам доставляется примерно 15-25 тысяч литров воздуха в сутки. К слову, общая площадь внутренней поверхности альвеол меняется с 40 кв. м до 120 кв. м между каждым выдохом и вдохом (для наглядности: площадь кожного покрова человека составляет всего 1,5-2,3 кв. м).

Рис. 2. Легкое на разрезе при небольшом увеличении
Между бронхиальной (воздухопроводящей) и
альвеолярной (газообменной) зонами располагается переходная зона,
частично выполняющая обе функции. При небольшом увеличении видно, что
бронхиолы образуют пористую структуру, напоминающую поролоновую губку.
Именно здесь, воздух, преодолевая этот природный фильтр, согревается и
очищается от пыли, сажи, микробов и прочих частиц, которые осаждаются в
просвете бронхов и бронхиол.
Но куда в замкнутой системе легких девается «мусор», пойманный этой
системой фильтрации? В бронхах есть специальный механизм – мукоцилиарный
(от лат. mucus – слизь, cilia – ресничка). Изнутри поверхность бронхов –
слизистая оболочка – выстлана особым мерцательным или реснитчатым
эпителием (бронхиальное дерево покрыто им на всем протяжении: от крупных
бронхов до бронхиол включительно, что обеспечивает очищение воздуха во
всех отделах легких). На поверхности реснитчатой клетки, как ясно из ее
названия, имеются специальные выросты – реснички.
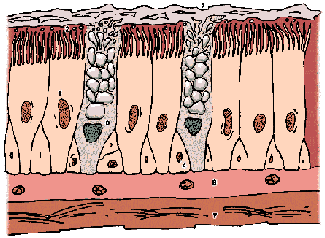
Рис. 3. Строение слизистой бронхов:
1 – реснитчатые клетки; 2 – реснички; 3 – бокаловидные клетки;
4 – базальные клетки; 5 – слой слизи на поверхности ресничек
На каждой клетке их насчитывается не
менее 200 штук. А диаметр каждой реснички примерно в тысячу раз меньше,
чем диаметр человеческого волоса. Сверху реснички покрыты слизью,
которую вырабатывают находящиеся по соседству – между ними –
бокаловидные – слизеобразующие – клетки. Для описания действий тех и
других клеток очень подходит модное сегодня слово «коворкинг»
(совместная работа, сотрудничество). Колебания ресничек продвигают слой
слизи, выделяемый бокаловидными клетками, вверх по направлению к трахеи,
выводя все вредные частицы в глотку, откуда она либо выплевывается,
либо незаметно проглатывается. Этот процесс легко представить себе,
вспомнив, как движется вверх эскалатор с людьми.
Слизь не только выводит из бронхов всевозможные загрязнения, она еще и
защищает слизистую оболочку от повреждений, разрушает бактерии и вирусы.
Весь мусор, попадающий в дыхательную систему извне, пройдя через
«фильтр» бронхов, в конце концов оказывается в желудочно-кишечном
тракте. За сутки «эскалатор», образованный слоем слизи и ресничками
клеток бронхиального дерева, способен вывести из легких в
желудочно-кишечный тракт практически всю вдыхаемую из воздуха пыль и
грязь. Вот почему от неблагоприятной экологической обстановки в
современных мегаполисах да и просто крупных населенных пунктах страдает
иммунитет.
Но даже этот отлаженный механизм этого «эскалатора» не всегда может
справиться с очищением бронхов в одиночку. Если, например, воздух сильно
загрязнен и его приток нужно ограничить, в работу по защите дыхательной
системы включается мышечная оболочка бронхов. Она состоит из так
называемой гладкой мускулатуры, которой покрыты стенки всех бронхов – от
главных до самых мелких. Причем, первые, самые мощные, бронхиальные
ветви имеют хрящевой каркас, жесткую структуру и более слабый
гладкомышечный слой. Тогда как нижележащие отделы, лишенные хрящевого
скелета, содержат в стенках большое количество активных гладких мышц.
Именно сокращение гладкой мускулатуры и вызывает спазм – сужение
просвета – бронхиального дерева. Это – не что иное, как защитная
реакция, которая, уменьшая воздушный поток, не позволяет инородным
частицам попасть в легкие. Действие этого механизма – слабо выраженный
бронхоспазм – в определенных жизненных обстоятельствах может
почувствовать любой абсолютно здоровый человек: каждый почти наверняка
закашляется в густом тумане или в дыму.
Если же раздражитель очень агрессивный (например, какое-либо химическое
вещество или табачный дым), то сработают одновременно оба защитных
механизма: сузится просвет бронхов и увеличится количество слизи в них. В
этом случае организм будет действовать наверняка: попытается не
допустить попадания в дыхательные пути вредных веществ или частиц, а
попавшие – немедленно нейтрализовать и затем эвакуировать.
А теперь вернемся к определению астмы, точнее, к греческому слову,
которое и дало название этому недугу, – «удушье», «тяжелое дыхание»,
«одышка». Когда просвет бронхиального дерева значительно уменьшается,
как это происходит при астме, а поток поступающего в легкие воздуха
снижается, затрудняется фаза выдоха. И человек вынужден компенсировать
недостаточную вентиляцию более частым и глубоким дыханием – это и есть
одышка. Усиленное и учащенное (форсированное) дыхание приводит к
появлению хрипов и свистов в легких: воздух, преодолевая с большой
скоростью суженный просвет бронхов, вызывает свистящие звуки. Нарушается
проходимость именно мелких бронхов и бронхиол, диаметр которых не
превышает 1-2 мм, поэтому так мучительно протекают приступы удушья при
астме. Что же происходит в бронхиальном дереве, когда там угнездилась
астма?
Здоровый бронх – это полая трубка, состоящая из трех слоев: внутреннего
слизистого, подслизистого с капиллярной сетью кровеносных сосудов и
верхнего – мышечного. И его просвет может измениться только по трем
причинам: если из-за спазма уменьшился диаметр; если набухание слизистой
оболочки привело к утолщению стенки или если просвет закупорен пробкой
из слизи. Именно так выглядит при астме просвет бронхов больного, когда
там развивается хронический воспалительный процесс.
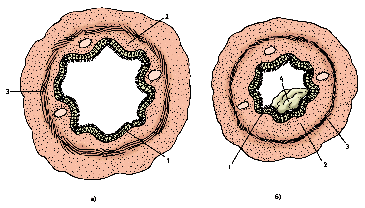
Рис. 4. Бронх на поперечном разрезе: а – нормальный; б – при астме;
1 – слизистая, 2 – подслизистая и 3 – мышечная оболочки,
4 – слизистая пробка
Особые вещества – медиаторы воспаления –
запускают все вышеперечисленные механизмы. В норме медиаторы воспаления
образуются в небольших концентрация у любого человека. Но если в
процессе аллергических или других реакций высвобождается слишком большое
их количество, то из регуляторов физиологических процессов они
превращаются в патогены, запускающие болезнь. Спусковой крючок в случае с
хроническим воспалением при астме нажимает гистамин. Когда количество
гистамина по тем или иным причинам увеличивается (аллергические
заболевания, поступление в организм некоторых химических веществ), это
приводит к сокращению гладких мышц. А, как мы помним, именно гладкие
мышцы составляют верхний слой бронхов – от крупных до самых маленьких.
То есть гистамин провоцирует бронхоспазм. Но не только. Гистамин и
другие медиаторы воспаления могут расширять капилляры подслизистого слоя
бронхов, увеличивая их проницаемость – проще говоря, повреждая их.
Вследствие этого слизеобразование в бронхах нарастает, а слизистая
оболочка отекает, так же как отекает слизистая носа при сильном
насморке.
Особый характер воспаления в бронхах при астме связан с тем, что в нем
участвуют не обычные лейкоциты, а их разновидность – эозинофилы
(эозинофилия – повышение числа эозинофилов в крови – наблюдается у
астматиков почти всегда). Именно эозинофильный – аллергический, а не
обычный характер воспаления такой как, например, при бронхите, вызывает у
больных астмой выраженный бронхоспазм и воспалительный отек слизистой.
Подводя итог, можно охарактеризовать механизм возникновения астмы так: в
самом начале заболевания нарушение проходимости бронхов обусловлено
преимущественно их спазмом, воспалением и отеком дыхательных путей.
Причем, в развитии этих патологических процессов участвуют не какими-то
чужеродные микробы, как, например, при инфекционных заболеваниях, а
образующиеся в собственном организме астматика вещества, которые в малых
количествах являются регуляторами некоторых функций, а в избытке ему
вредят.
По мере развития болезни и прогрессирования воспаления количество
слизистых клеток в бронхиальном дереве увеличивается в 2-5, а по другим
данным, и в 10 раз! Мукоцилиарный «эскалатор» перестает справляться с
очищением бронхиального дерева, и мелкие бронхи закупориваются слизью – в
них образуются пробки. Любой астматик со стажем подтвердит, что в
начале болезни откашливал совсем немного мокроты, а через несколько лет
ее ежедневный объем увеличился.
А теперь вспомним приведенное в самом начале определение астмы, точнее
ту его часть в которой говорится, что «хроническое воспаление
обусловливает развитие бронхиальной гиперреактивности». Повышенная
реактивность бронхов как раз и является следствием хронического
воспалительного процесса. Каждый человек наверняка знает, как реагирует
на горячее, холодное или сладкое больной зуб. То же самое происходит и в
бронхах: воспалительная реакция слизистой приводит к раздражению
чувствительных нервных окончаний и возникновению спазма. Активировать
его при астме может любой внешний фактор: холодный воздух, задымленная
атмосфера, густой туман, частое дыхание при физической нагрузке и многое
другое. Как это часто бывает, следствие перепутали с причиной: так и
появились различные «формы» астмы: астма физического усилия,
нервно-психическая астма, аспириновая астма, дисгормональная астма,
профессиональная астма, ночная астма. На самом же деле все особые
разновидности бронхиальной астмы – это одна и та же многоликая болезнь,
усугубляющаяся индивидуальными проявлениями: непереносимостью аспирина,
физической нагрузки, аллергией, нарушением гормонального фона и прочим.
Пораженные болезнью бронхи со временем становятся ахиллесовой пятой
астматика, а частые простуды и острые респираторные заболевания – его
постоянными спутниками. Поэтому дальнейшее прогрессирование астмы, как
правило, связано с присоединением вторичной инфекции. Нередко астме
«помогают» сами больные, принимая антибиотики «на всякий случай» без
рекомендации врача. И тогда в легких формируется микробная флора,
нечувствительная практически ко всем антибактериальным препаратам, что
еще более ускоряет прогрессирование заболевания. В итоге к обратимым
изменениям в бронхиальном дереве – воспалительному отеку и набуханию
слизистой – присоединяются необратимые – деформация и склероз, –
приводящие к развитию дыхательной недостаточности с последующими
осложнениями на сердечно-сосудистую систему.
К сожалению, коварство астмы в том, что она прогрессирует незаметно для
больного. Вспомните, сколько крохотных ходов бронхиального дерева
переплетается в легких, и вам станет ясно, что болезнь не может сразу
завоевать их все. По оставшимся невредимыми до поры «коридорам» кислород
все-таки доходит до альвеол.
Астматик, не сознавая этого, приспосабливается к по-степенному ухудшению
своего состояния снижением физической активности. Или, наоборот,
больной человек ведет активный образ жизни, занимается спортом,
вырабатывая выносливость к нарушениям бронхиальной проходимости, и
поэтому не ощущает прогрессирования заболевания. Среди моих пациентов,
например, были спортсмены, у которых до болезни объем легких составлял
7-7,5 литров (у среднестатистического мужчины он равен 4,5-5 литрам, у
женщин – 3,5). Когда они обратились ко мне за лечением, болезнь была уже
в стадии, когда объем легких снизился до 1-2 литров, а проходимость
бронхов катастрофически нарушилась. Обычный человек в такой ситуации,
конечно, умер бы. А спортсмену переносить тяготы болезни помогает
хорошая физическая кондиция. Но рано или поздно астма все равно дала бы о
себе знать фатальными осложнениями.
Правда, часто наблюдаются случаи так называемой бессимптомной астмы
(находящейся на начальном этапе и никак себя не проявляющей) и атипичной
формы заболевания с единственным симптомом – постоянным кашлем или
подкашливанием. Годами и десятилетиями эти люди могут не догадываться о
болезни. И только когда поток воздуха, попадающего в легкие, уменьшается
более чем вполовину и его уже недостаточно, чтобы организм адекватно
снабжался кислородом, у человека начинаются ощутимые проблемы.
Проходимость бронхов на этом этапе составляет всего 10-20% от нормы. Но
происходит это, как правило, только через 20-25 лет от начала болезни, а
иногда и позже. В чем же причина этих процессов? И можно ли их
предотвратить? Об этом и пойдет речь далее.